تشخیص دیسک کمر به غیر از استفاده از سیستم های تصویربرداری پیشرفته ای مانند MRI ( روش تصویربرداری با تشدید مغناطیس یا (Magnetic Resonance Imaging با روش های دیگری هم قابل شناسایی خواهد بود که در ادامه ی متن به آن خواهیم پرداخت. دیسک کمر به خودی خود می تواند ناشی از عوامل دیگری باشد اما به طور کلی و عمده در صورت وجود فشارهای غیر معمولی برروی دیسک های قسمت کمری ستون فقرات فرد محتویات مرکزی این دیسک به بیرون نشت پیدا می کنند. در این مقاله سعی داریم شما را با روش های تشخیص دررفتگی های دیسک کمری و برخی از تست های مرتبط با آن آشنا کنیم.
روش های تشخیص دیسک کمر
افرادی که علائم فتق دیسک کمر یا دررفتگی دیسک کمری را نشان می دهند می توانند انتظار داشته باشند که پزشک یک مصاحبه دقیق با آن ها انجام دهد و هم چنین یک معاینه فیزیکی کامل روی آن ها انجام دهد. فرآیندهای تشخیصی برای هر دو بیماری دژنراتیو دیسک ( بیماری های تخریب کننده ی دیسک) و فتق دیسک شامل طیف وسیعی از روشها هستند که دیسک را به عنوان منبع درد تأیید میکنند، همچنین مکانیک و آناتومی پشت چگونگی بروز درد را تأیید میکند.
تشخیص بالینی پزشک بر تعیین منبع درد بیمار متمرکز است. به همین دلیل، تشخیص بالینی درد ناشی از فتق دیسک بیش از یافتههای یک آزمایش تشخیصی، مانند اسکن MRI یا سی تی اسکن است. در عوض، متخصص مراقبت از ستون فقرات از طریق ترکیبی از یافتههای یک تاریخچه پزشکی کامل، انجام یک معاینه فیزیکی کامل، و در صورت لزوم، انجام یک یا چند آزمایش تشخیصی به تشخیص بالینی علت درد بیمار میرسد.
تاریخچه پزشکی در تشخیص دیسک کمر
پزشک سابقه پزشکی بیمار را می گیرد، مانند شرحی از زمان بروز کمردرد، سیاتیک یا علائم دیگر، شرحی از احساس درد، فعالیت ها، وضعیت ها یا درمان هایی که باعث می شود درد بهتر و بیشتر شود.
معاینه بدنی
پزشکان یک معاینه فیزیکی کامل از بیمار انجام می دهند، مانند آزمایش عملکرد عصبی و قدرت عضلانی در قسمت های خاصی از پا یا بازو، آزمایش درد در موقعیت های خاص و موارد دیگر. معمولاً این سری از آزمایشات فیزیکی به متخصص ستون فقرات ایده خوبی از نوع مشکل کمر بیمار می دهد.
برای اطلاعات بیشتر در زمینه درمان دیسک کمر بدون جراحی، لینک زیر را مطالعه فرمایید.
تست های تشخیصی در تشخیص دیسک کمر
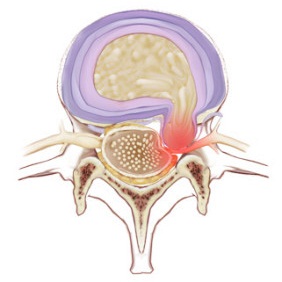
پس از اینکه پزشک ایده خوبی از منبع درد بیمار پیدا کرد، اغلب برای تایید وجود ضایعه آناتومیک در ستون فقرات، یک آزمایش تشخیصی مانند سی تی اسکن یا اسکن MRI تجویز می شود. این آزمایش ها می توانند تصویر دقیقی از محل فتق دیسک و ریشه های عصبی آسیب دیده ارائه دهند.
تاکید بر این نکته ضروری است که اسکن MRI و سایر تست های تشخیصی برای تشخیص درد بیمار استفاده نمی شود. بلکه فقط برای تایید وجود یک مشکل تشریحی که از طریق تاریخچه پزشکی و معاینه فیزیکی شناسایی شده یا مشکوک است استفاده می شود. به همین دلیل در تشخیص دیسک کمر ، در حالی که یافته های رادیوگرافی در اسکن MRI یا سایر آزمایش ها مهم هستند، در تشخیص علت درد بیمار (تشخیص بالینی) به اندازه یافته های تاریخچه پزشکی و معاینه فیزیکی مهم نیستند.
اغلب، اسکن MRI یا نوع دیگری از آزمایش عمدتاً به منظور برنامه ریزی جراحی استفاده می شود – به عنوان مثال، تا جراح بتواند دقیقاً محل فتق دیسک و نحوه برخورد آن با ریشه عصبی را ببیند. در این جا لازم می بینیم در فرآیند تشخیص دیسک کمر دردهای دیسک دررفته و دیسک دژنراتیو را برایتان روشن کنیم.
درد ناشی از فتق دیسک در مقابل بیماری دژنراتیو دیسک
فتق دیسک معمولاً نوع متفاوتی از درد را نسبت به بیماری دژنراتیو دیسک (یکی دیگر از مشکلات رایج دیسک) ایجاد می کند. هنگامی که یک بیمار دارای یک دیسک دژنره شده علامتی است (دیسکی که باعث درد یا علائم دیگر می شود)، این خود فضای دیسک است که دردناک است و منبع درد است. این نوع درد معمولاً درد محوری نامیده می شود.
هنگامی که یک بیمار دارای فتق علامت دار دیسک است، این خود فضای دیسک نیست که درد می کند، بلکه مشکل دیسک باعث ایجاد درد در عصب در ستون فقرات می شود. این نوع درد معمولاً درد رادیکولار (درد ریشه عصبی یا سیاتیک ناشی از فتق دیسک کمر) نامیده می شود.
بررسی تاریخچه پزشکی و علائم خاص در روند تشخیص دیسک کمر
همانگونه که گفتیم فرآیند تشخیصی معمولاً با یک تاریخچه پزشکی جمع آوری شده و بررسی علائم فعلی شروع می شود. بررسی کامل علائم شامل موارد زیر است:
- محل درد، از جمله اینکه آیا محدود به گردن یا پشت است یا اینکه شامل درد بازو یا پا می شود.
- شرحی از احساس درد، مانند سوزش، تیز یا ضربه زدن در مقابل دردناک بودن
- این که آیا فعالیتها، موقعیتها یا درمانهای خاصی درد را بهتر یا بدتر میکند.
جمعآوری یک پیشزمینه پزشکی کامل میتواند سایر شرایط احتمالی را که ممکن است باعث درد شوند را رد یا شناسایی کند. سابقه پزشکی ممکن است شامل اطلاعاتی در مورد مشکلات سلامتی مکرر، تشخیص های قبلی و درمان های گذشته و اثربخشی آن ها باشد. معمولاً اطلاعات مربوط به عادات خواب، رژیم غذایی و ورزش نیز جمع آوری می شود.
معاینه ی جسمی در تشخیص دیسک کمر
یک معاینه فیزیکی برای تشخیص درد دیسک ممکن است شامل یک یا چند آزمایش زیر باشد:
- لمس کردن
لمس (احساس با دست) ساختارهای خاص می تواند به شناسایی منبع درد کمک کند. به عنوان مثال، بدتر شدن درد هنگام اعمال فشار به ستون فقرات ممکن است نشان دهنده حساسیت ناشی از یک دیسک آسیب دیده باشد.
- تست های حرکتی
آزمایشهایی که دامنه حرکتی ستون فقرات را ارزیابی میکنند ممکن است شامل خم کردن گردن یا بالاتنه به جلو، عقب یا به پهلو باشد. علاوه بر این، اگر بالا بردن یک پا در جلوی بدن باعث تشدید درد ساق پا شود، می تواند نشان دهنده فتق دیسک کمر باشد (تست بالا بردن پای مستقیم).
- قدرت عضلانی در تشخیص دیسک کمر
یک معاینه عصبی ممکن است برای ارزیابی قدرت عضلانی و تعیین اینکه آیا ریشه عصبی توسط فتق دیسک فشرده شده است انجام شود. آزمایش قدرت عضلانی ممکن است شامل نگه داشتن بازوها یا پاها در کنار یا جلوی بدن برای بررسی لرزش، آتروفی عضلانی یا سایر حرکات غیر طبیعی باشد.
- تست رفلکس
تحریک ریشه عصبی می تواند رفلکس ها را در بازوها یا پاها کاهش دهد. تست رفلکس شامل ضربه زدن به نواحی خاص با چکش رفلکس است. اگر واکنش کم یا بدون واکنش باشد، ممکن است نشان دهنده فشرده شدن ریشه عصبی در ستون فقرات باشد.
سوالات قابل انتظار در فرآیند تشخیص دیسک کمر
سوالات در مورد زمان و چگونگی شروع درد معمولی است، به ویژه اگر هر نوع آسیب تروماتیک وجود داشته باشد. سؤالات دیگر ممکن است بر روی موارد زیر متمرکز شوند:
- نوع درد
ممکن است از بیمار خواسته شود که درد را توصیف کند، از جمله محل آن و اینکه کدام فعالیتها یا موقعیتها باعث بهتر یا بدتر شدن آن میشوند.
- شرایط پزشکی
سایر شرایط پزشکی می تواند یک عامل باشد. به عنوان مثال، پوکی استخوان، خطر شکستگی را افزایش می دهد.
- زندگی خانه و کار
داشتن یک کار سخت فیزیکی یا انجام منظم تعمیرات یا سایر کارهای سخت در خانه می تواند بر دیسک کمر فشار بیاورد.
- سابقه پزشکی خانوادگی
اگر یکی از اعضای خانواده این عارضه را داشته باشد، احتمال فتق دیسک کمر بیشتر است.
هر گونه تجربه با افسردگی یا اضطراب نیز باید بخشی از بحث باشد، زیرا این اطلاعات ممکن است در برنامه ریزی درمان مفید باشد.
تست های تصویربرداری برای تشخیص دیسک کمر
آزمایشهای تصویربرداری ممکن است در ویزیت اولیه برای رد سایر علل احتمالی علائم بیمار مانند شکستگی، تومور، عفونت یا سندرم cauda equina انجام شود.
موارد زیر آزمایشات تصویربرداری معمولی هستند که برای تشخیص فتق دیسک استفاده می شوند:
- MRI (تصویربرداری تشدید مغناطیسی)
معمولاً دقیقترین ارزیابی را از ناحیه ستون فقرات کمری ارائه میکند و نشان میدهد که در کجا فتق رخ داده است و کدام اعصاب تحت تأثیر قرار گرفتهاند. اغلب، اسکن MRI برای کمک به برنامه ریزی جراحی تجویز می شود. می تواند نشان دهد که فتق دیسک کجاست و چگونه به ریشه عصبی برخورد می کند.
- سی تی اسکن (توموگرافی کامپیوتری) در تشخیص دیسک کمر
اگر دلیلی وجود داشته باشد که MRI توصیه نشود، احتمال بیشتری دارد.
-
اشعه ایکس
عمدتاً برای رد مشکلاتی مانند شکستگی استخوان، ناهنجاری های استخوانی، عفونت، تومور یا مشکلات در راستای ستون فقرات استفاده می شود. اشعه ایکس معمولاً به تنهایی برای تشخیص فتق دیسک استفاده نمی شود.
- سی تی میلوگرام
یک اسکن توموگرافی کامپیوتری با استفاده از رنگ کنتراست در مایع نخاعی و با اشعه ایکس برای مشاهده رنگ است. این می تواند هم اندازه و هم محل فتق را نشان دهد، اما روشی تهاجمی است.
- الکترومیوگرافی (EMG)
می تواند مشخص کند در روند تشخیص دیسک کمر که کدام ریشه عصبی تحت تاثیر قرار گرفته است.
تست های تصویربرداری به تنهایی نمی توانند فتق دیسک را تشخیص دهند. در برخی موارد، اسکن MRI ممکن است فتق دیسک کمر پیشرفته را نشان دهد، اما فرد درد یا علائم دیگری ندارد. دلیل فقدان علائم مشخص نیست، اما برخی از متخصصان پزشکی حدس می زنند که فتق دیسک حتی گسترده تر از آن چیزی است که معمولا تصور می شود و اغلب بخشی طبیعی از روند پیری است.
چالش اصلی در تشخیص فتق دیسک کمر، نیاز به تمایز این بیماری از سایر علل است. برای رسیدن به تشخیص صحیح و شروع درمان باید این علل دیگر را رد کرد.
دیسک کمر حاد در تشخیص دیسک کمر
فتق حاد دیسک کمر شایع ترین علت سیاتیک است. پس از حذف علل اورژانسی، مانند سندرم دم اسب، آبسه اپیدورال، شکستگی یا بدخیمی، یک کارآزمایی شش هفته ای با مدیریت محافظه کارانه نشان داده می شود. باید به بیماران توصیه شود که فعال بمانند. اگر علائم پس از شش هفته ادامه یابد، یا اگر عملکرد عصبی بدتر شود، ممکن است روش های تصویربرداری و تهاجمی در نظر گرفته شود. اکثر بیماران مبتلا به فتق دیسک کمر طی شش هفته بهبود می یابند. بیش از 85 درصد از بیمارانی که علائم مرتبط با فتق حاد دیسک را دارند، بدون درمان خاصی طی 8 تا 12 هفته برطرف می شوند. اگر میزان درد بیشتر از این ها طول بکشد به فاز مزمن وارد می شوند.
تست SLR در تشخیص دیسک کمر
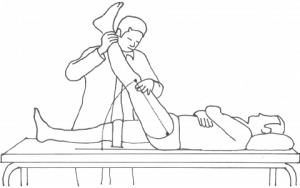
تست بلند کردن پای مستقیم (SLR) یک تست رایج برای شناسایی اختلال در آسیب شناسی دیسک یا تحریک ریشه عصبی است. همچنین در تشخیص فتق دیسک و فشرده سازی عصبی اهمیت ویژه ای دارد. به علاوه میتواند به عنوان یک تست ارزیابی نورودینامیک طبقهبندی شود، زیرا میتواند تنش یا فشردهسازی بیش از حد ریشه عصبی را تشخیص دهد. این تست فشارهای کششی را در عصب سیاتیک و کشش در ریشه های عصب کمری-خاجی عمدتاً از L4 تا S2 ایجاد می کند. در حین SLR این ریشه های عصبی به سمت قدامی رانده می شوند.
در تشخیص دیسک کمر بلند کردن پای صاف یک تست غیرفعال است. هر پا به صورت جداگانه آزمایش می شود و ابتدا پای سالم مورد آزمایش قرار می گیرد. هنگام انجام تست SLR، بیمار در حالت خوابیده بدون بالش زیر سر قرار می گیرد، پزشک در سمت مورد آزمایش قرار می گیرد و دست دورتر در اطراف پاشنه بیمار و دست نزدیکتر روی انتهای ران بیمار (قسمت جلویی ران) برای حفظ مستقیم ماندن زانو می باشد. پزشک پای بیمار را بلند می کند در حالی که زانو را در وضعیت کاملاً کشیده نگه می دارد. پزشک به بلند کردن پای بیمار با خم کردن در لگن ادامه می دهد تا زمانی که بیمار از درد یا گرفتگی در پشت یا پشت ساق شکایت کند.
تست slump برای تشخیص دیسک کمر
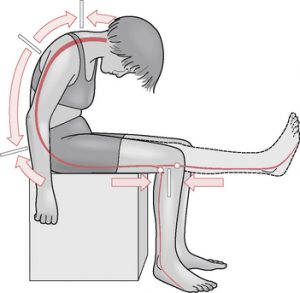
تست اسلامپ یک تست تنش عصبی است که برای تشخیص نورودینامیک تغییر یافته یا حساسیت بافت عصبی استفاده می شود.
برای شروع تست، از بیمار می خواهیم با دستان در پشت گذاشته ی خود بنشینید تا به حالت خنثی ستون فقرات برسد. اولین قدم این است که بیمار ستون فقرات قفسه سینه و کمر خود را به سمت جلو ببرد. اگر این وضعیت باعث درد نمی شود، از بیمار می خواهیم گردنش را با قرار دادن چانه روی قفسه سینه خم کند و سپس یک زانو را تا حد امکان دراز کند.
اگر کشش زانو باعث درد شد، از بیمار می خواهیم گردنش را به حالت خنثی دراز کند. در تشخیص دیسک کمر اگر بیمار همچنان به دلیل درد نتواند زانو را باز کند، آزمایش مثبت تلقی می شود. اگر کشش زانو باعث درد نمی شود، از بیمار می خواهیم که مچ پایش را به سمت زانویش خم کند. اگر این حرکتش باعث درد شد، از بیمار می خواهیم تا زانویش را در حالی که هنوز مچ پایش به سمت زانو است، خم کند. اگر درد تکرار شود، آزمایش مثبت تلقی می شود. تست را در طرف مقابل نیز تکرار می کنیم.
گزینه های درمانی برای دررفتگی دیسک
هدف اولیه درمان برای هر بیمار کمک به تسکین درد و سایر علائم ناشی از فتق دیسک است. برای دستیابی به این هدف، برنامه درمانی هر بیمار باید بر اساس منبع درد، شدت درد و علائم خاصی که بیمار نشان می دهد، فردی باشد. به طور کلی، در فرآیند درمان و تشخیص دیسک کمر معمولاً به بیماران توصیه می شود قبل از در نظر گرفتن جراحی ستون فقرات برای فتق دیسک، یک دوره مراقبت محافظه کارانه (غیر جراحی) را شروع کنند. در حالی که این به طور کلی درست است، برای برخی از بیماران مداخله جراحی زودهنگام مفید است.
به عنوان مثال، هنگامی که یک بیمار به دلیل گیرکردن ریشه عصبی ناشی از فتق دیسک دچار ضعف عمده پیشرونده در بازوها یا پاها می شود، انجام عمل جراحی زودتر می تواند هر گونه پیشرفت عصبی را متوقف کند و یک محیط درمانی بهینه برای بهبود عصب ایجاد کند. در چنین مواردی، بدون مداخله جراحی، از دست دادن عصب ممکن است رخ دهد و آسیب دائمی باشد.
در تشخیص دیسک کمر و درمان آن چند بیماری نسبتاً نادر وجود دارد که نیاز به مداخله جراحی فوری دارد. به عنوان مثال، سندرم دم اسبی یا cauda equina، که معمولاً با ضعف پیشرونده در پاها و یا اختلال عملکرد ناگهانی روده یا مثانه مشخص می شود که نیاز به مراقبت های پزشکی و جراحی فوری دارد.
درمان های محافظه کارانه و جراحی
برای فتق دیسک کمر درمان های محافظه کارانه (غیرجراحی) معمولاً می تواند حدود چهار تا شش هفته برای کمک به کاهش درد و ناراحتی اعمال شود. اغلب برای یافتن ترکیب مناسبی از درمان ها، یک فرآیند آزمون و خطا ضروری است. بیماران ممکن است یک درمان را در یک زمان امتحان کنند یا ممکن است استفاده از ترکیبی از گزینه های درمانی به طور همزمان مفید باشد. در فرآیند تشخیص دیسک کمر و درمان آن، به عنوان مثال درمان های متمرکز بر کاهش درد (مانند داروها) ممکن است به بیماران کمک کند تا درمان های دیگر (مانند فیزیوتراپی) را بهتر تحمل کنند. علاوه بر کمک به بهبودی، فیزیوتراپی اغلب برای آموزش مکانیکهای خوب بدن (مانند تکنیک بلند کردن مناسب) به بیماران استفاده میشود که به جلوگیری از ساییدگی و پارگی بیش از حد دیسکها کمک میکند.
اگر درمان های محافظه کارانه در کاهش درد و ناراحتی موفقیت آمیز باشد، بیمار ممکن است آن را ادامه دهد. برای آن دسته از بیمارانی که درد شدید و از دست دادن عملکرد بالایی را تجربه می کنند و با درمان های محافظه کارانه تسکین نمی یابند، جراحی ممکن است به عنوان یک گزینه خوب در نظر گرفته شود.
منابع
برای اطلاعات بیشتر در زمینه درمان دیسک کمر با ورزش، لینک زیر را مطالعه فرمایید.